غربالگری سرطان دهانه رحم، شایعترین سرطان قابل پیشگیری در زنان، کلید حیات و سلامت شماست. این مقاله جامع و علمی از مجله زیبایی و پزشکی درمالیدی، به شما میآموزد که چرا تست پاپ اسمیر و HPV، نه تنها یک آزمایش، بلکه یک سپر حفاظتی حیاتی در برابر این بیماری هستند.
- غربالگری سرطان دهانه رحم: تست پاپ اسمیر و تست HPV
- پاپ اسمیر و تست HPV: مروری بر مبانی علمی
- جدول سنی غربالگری سرطان دهانه رحم
- HPV: درک عمیقتر از عامل اصلی
- علائم و نشانههای هشداردهنده: وقتی غربالگری را از دست دادهایم
- مسیر تشخیص: از پاپ اسمیر تا بیوپسی
- انتخاب بهترین متخصص: غربالگری سرطان دهانه رحم با آرامش خاطر
- جمعبندی و نتیجهگیریها
- پرسشهای متداول (FAQ) تست پاپ اسمیر
پاپ اسمیر یک تست ساده و بیدرد است که میتواند نشانههای اولیه تغییرات سلولی در دهانه رحم را نشان دهد و نقش اساسی در تشخیص زودهنگام سرطان دهانه رحم دارد. همین یک عبارت — پاپ اسمیر — میتواند تفاوت میان درمان کمتهاجمی در مراحل پیشسرطانی و مواجه شدن با سرطان پیشرفته را رقم بزند. بر اساس آمارهای جهانی، سرطان دهانه رحم یکی از چهار سرطان شایع در زنان است و سالانه صدها هزار مورد جدید و صدها هزار مرگ ناشی از آن گزارش میشود؛ اما این بیماری در عین حال یکی از سرطانهایی است که با برنامههای واکسیناسیون و غربالگری منظم قابل پیشگیری و قابلدرمان تا حد زیادی است.
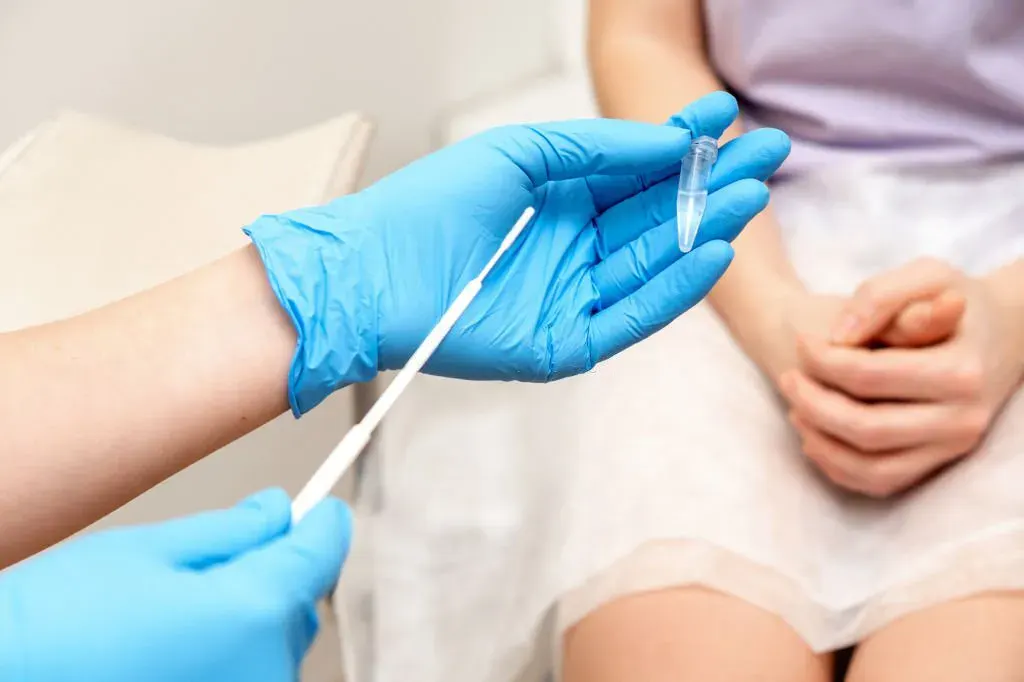
با مطالعه این راهنما، از پروتکلهای سنی جدید، تفاوتهای علمی پاپ اسمیر و HPV-Test، علائم هشداردهنده و انتخاب بهترین متخصص برای غربالگری آگاه شوید و کنترل سلامتی خود را همین امروز به دست بگیرید.
غربالگری سرطان دهانه رحم: تست پاپ اسمیر و تست HPV
سرطان دهانه رحم یکی از چالشهای بزرگ سلامت زنان در جهان است. بر اساس گزارشهای سازمان جهانی بهداشت، این سرطان چهارمین سرطان شایع در میان زنان محسوب میشود و سالانه بیش از ۶۰۰ هزار مورد جدید در سراسر جهان تشخیص داده میشود. نکته مهم این است که برخلاف بسیاری از سرطانها، سرطان دهانه رحم قابل پیشگیری و درمان است، به شرط آنکه در مراحل اولیه شناسایی شود. عامل اصلی این بیماری، عفونت پایدار با ویروس پاپیلومای انسانی (HPV) است که از طریق تماس جنسی منتقل میشود.
معجزه پزشکی مدرن در این است که این بیماری، بر خلاف بسیاری از همتایان سرطانی خود، یک فرآیند رشد آهسته و کاملاً قابل ردیابی دارد. این همان نقطهای است که غربالگری سرطان دهانه رحم وارد میدان میشود و آن را از یک تهدید مرگبار به یک وضعیت قابل مدیریت تبدیل میکند.
غربالگری سرطان دهانه رحم با هدف شناسایی تغییرات سلولی پیشسرطانی انجام میشود، مدتها قبل از آنکه فرصت تبدیل شدن به سرطان مهاجم را پیدا کنند. هسته اصلی این نبرد، درک یک واقعیت علمی ساده است: تقریباً تمام موارد سرطان دهانه رحم (بیش از ۹۹%) توسط عفونت پایدار با انواع پرخطر ویروس پاپیلومای انسانی (HPV) یا همان زگیل تناسلی ایجاد میشوند. بنابراین، مبارزه ما دو جبهه دارد: تشخیص حضور ویروس و ردیابی تغییراتی که ویروس ایجاد میکند.
در این میان، تست پاپ اسمیر به عنوان یک ابزار ساده، سریع و کمهزینه، نقش حیاتی در شناسایی تغییرات سلولی پیشسرطانی دارد. این تست میتواند پیش از آنکه بیماری به مرحله خطرناک برسد، هشدارهای لازم را به پزشک و بیمار بدهد.
سالهاست که تست پاپ اسمیر (Pap Smear) به عنوان خط اول دفاعی شناخته میشود. این تست با تمرکز بر شناسایی سلولهای غیرطبیعی دهانه رحم، توانسته است نرخ مرگ و میر ناشی از این سرطان را در کشورهای توسعهیافته به شدت کاهش دهد. اما پیشرفتهای علمی متوقف نمیشوند. امروزه، تست HPV به عنوان یک ابزار قدرتمندتر و گاهی مستقل، توانایی تشخیص خودِ عامل بیماریزا (ویروس پرخطر) را فراهم کرده است. ترکیب این دو روش، که به نام کوتستینگ (Co-Testing) شناخته میشود، دقیقترین و مؤثرترین استراتژی غربالگری موجود برای زنان در سنین بالاتر است.
پاپ اسمیر و تست HPV: مروری بر مبانی علمی
پاپ اسمیر یا تست پاپ، یک روش غربالگری است که برای بررسی سلولهای دهانه رحم و شناسایی تغییرات غیرطبیعی استفاده میشود. این تغییرات ممکن است ناشی از عفونت HPV باشند و در صورت عدم درمان، به مرور زمان به سرطان دهانه رحم تبدیل شوند.
برای فهم اهمیت غربالگری سرطان دهانه رحم، باید به ساختار و عملکرد دو تست حیاتی آن مسلط شویم:
۱. تست پاپ اسمیر (سیتولوژی )
تست پاپ اسمیر، که به افتخار مخترع آن، دکتر جورج پاپانیکولائو نامگذاری شده، یک روش سیتولوژیک است.
- روش انجام: متخصص زنان با استفاده از یک ابزار به نام “اسپکولوم” دیوارههای واژن را به آرامی باز کرده تا دهانه رحم نمایان شود. سپس با یک برس یا کاردک مخصوص، نمونهای از سلولهای سطح خارجی (اگزوسرویکس) و کانال داخلی (اندوسرویکس) دهانه رحم جمعآوری میشود.
- آنچه بررسی میشود: این نمونه به آزمایشگاه پاتولوژی فرستاده میشود. تکنیسینهای آموزشدیده به دنبال ناهنجاریهای سلولی هستند که اغلب به صورت دیسپلازی یا ضایعات درون اپیتلیومی سرویکس گزارش میشوند. دیسپلازی به معنای رشد غیرعادی سلولهاست که میتواند از درجه پایین (LGSIL) تا درجه بالا (HGSIL) متغیر باشد و نشاندهنده یک وضعیت پیشسرطانی است. تشخیص زودهنگام CIN با پاپ اسمیر به پزشک اجازه میدهد تا با روشهایی مانند کرایوتراپی یا لوپ الکتروسرجری، این سلولها را حذف کرده و پیشروی به سمت سرطان مهاجم را متوقف کند.
۲. تست HPV (تشخیص DNA ویروسی)
تست HPV، بر خلاف پاپ اسمیر که به دنبال اثرات ویروس است، به دنبال وجود خودِ DNA انواع پرخطر ویروس HPV است.
- اهمیت: میدانیم که بیش از ۱۰۰ نوع HPV وجود دارد، اما تنها حدود ۱۴ نوع (مانند تیپهای ۱۶ و ۱۸) به عنوان پرخطر شناخته میشوند و بیش از ۷۰% سرطانهای دهانه رحم را به وجود میآورند. تست HPV به طور خاص این تیپهای پرخطر را شناسایی میکند.
- مزیت برتر: عفونت HPV بسیار شایع است و اغلب خودبهخود برطرف میشود. با این حال، عفونت پایدار و طولانیمدت با تیپهای پرخطر، عامل اصلی سرطان است. مزیت تست HPV این است که میتواند پیشبینی کند کدام زنان در معرض بالاترین ریسک ابتلا به ضایعات پیشسرطانی در آینده هستند، حتی قبل از اینکه تغییرات سلولی با پاپ اسمیر قابل مشاهده شوند. این رویکرد پیشبینانه، استراتژیهای جدید غربالگری سرطان دهانه رحم را تعریف کرده است.
جدول سنی غربالگری سرطان دهانه رحم
انجمنهای معتبر جهانی، از جمله کالج متخصصان زنان و زایمان آمریکا (ACOG) و نیروی ضربت خدمات پیشگیرانه ایالات متحده (USPSTF)، دستورالعملهای غربالگری را بر اساس مطالعات بلندمدت و ارزیابی ریسک بهروزرسانی کردهاند. این پروتکلها بر اساس سن، وضعیت بالینی و نوع تست، متفاوت است.
رده سنی | نوع غربالگری توصیه شده (پروتکل استاندارد) | تناوب تکرار | دلیل و هدف اصلی |
زیر ۲۱ سال | هیچ تستی توصیه نمیشود | نامناسب | ضایعات پیشسرطانی در این سن بسیار شایع و تقریباً همیشه خودبهخود برطرف میشوند؛ غربالگری تهاجمی غیرضروری است. |
۲۱ تا ۲۹ سال | پاپ اسمیر (سیتولوژی) به تنهایی | هر ۳ سال یکبار | تمرکز بر تشخیص تغییرات سلولی (دیسپلازی). تست HPV در این سن به دلیل شیوع بالای عفونتهای گذرا، توصیه نمیشود. |
۳۰ تا ۶۵ سال | کوتستینگ (پاپاسمیر + تست HPV) | هر ۵ سال یکبار | دقیقترین روش: اگر هر دو تست منفی باشند، ریسک سرطان در ۵ سال آینده بسیار پایین است. |
۳۰ تا ۶۵ سال (جایگزین) | تست HPV به تنهایی | هر ۵ سال یکبار | ترجیح برخی پروتکلهای جدید. قدرت پیشبینیکنندگی بالایی دارد. |
بالای ۶۵ سال | قطع غربالگری (در صورت مناسب بودن سوابق) | نامناسب | در صورتی که نتایج ۱۰ سال گذشته طبیعی بوده و ریسک بالا وجود نداشته باشد، قطع غربالگری بیخطر است. |
نکته طلایی: هیچگاه بدون مشورت با متخصص زنان و بر اساس وضعیت سلامتی فردی و سوابق پزشکی، غربالگری را قطع نکنید. عواملی مانند سابقه درمان ضایعات پیشسرطانی، عفونت HPV یا نقص سیستم ایمنی، ممکن است نیاز به ادامه غربالگری داشته باشند.

HPV: درک عمیقتر از عامل اصلی
برای درک کامل اهمیت غربالگری سرطان دهانه رحم، باید بدانیم که ویروس HPV چگونه کار میکند.
شیوع و انتقال HPV
HPV شایعترین عفونت منتقله از راه جنسی (STI) در جهان است. تخمین زده میشود که ۸۰% از افراد فعال جنسی در طول زندگی خود به یک نوع HPV آلوده میشوند. این ویروس از طریق تماس پوست با پوست در حین فعالیت جنسی، از جمله رابطه واژینال، مقعدی یا دهانی منتقل میشود. اغلب عفونتها توسط سیستم ایمنی بدن ظرف ۱ تا ۲ سال برطرف میشوند.
مکانیسم تبدیل به سرطان
وقتی عفونت HPV پایدار میشود (بیش از ۱۰ تا ۲۰ سال)، ویروس پروتئینهای خاصی (به ویژه E6 و E7) تولید میکند که عملکرد پروتئینهای سرکوبگر تومور در سلول میزبان را مختل میکنند. این اختلال منجر به تقسیم و رشد سلولی بیرویه میشود که ابتدا به صورت ضایعات پیشسرطانی (CIN) و در نهایت به سرطان مهاجم تبدیل میشود.
واکسیناسیون HPV: شاهکار پیشگیری
مهمترین ابزار پیشگیری اولیه، واکسن HPV است. واکسنهای نسل جدید (مانند گارداسیل ۹) در برابر ۹ تیپ HPV، از جمله ۷ تیپ پرخطر مسئول ۹۰% سرطانهای دهانه رحم، محافظت ایجاد میکنند. واکسیناسیون در سنین پایین (۹ تا ۱۴ سالگی) قبل از شروع فعالیت جنسی، بیشترین اثربخشی را دارد و مکمل بیبدیل غربالگری سرطان دهانه رحم است. برخی کشورها اکنون واکسیناسیون را تا سن ۴۵ سالگی نیز توصیه میکنند.
علائم و نشانههای هشداردهنده: وقتی غربالگری را از دست دادهایم
همانطور که تاکید شد، غربالگری سرطان دهانه رحم برای تشخیص بیماری در فاز خاموش و پیشسرطانی است. اما اگر بیماری پیشرفت کند و غربالگری منظم انجام نشده باشد، بدن با علائم هشداردهنده زیر واکنش نشان میدهد که هرگز نباید نادیده گرفته شوند:
۱. خونریزیهای غیرعادی و واژینال
این شایعترین علامت سرطان مهاجم است. هر نوع خونریزی غیر از قاعدگی طبیعی باید بررسی شود:
- خونریزی پس از نزدیکی: این علامت، اغلب اولین هشدار است.
- خونریزی بین دورههای قاعدگی : لکهبینی یا خونریزی شدید خارج از زمان پریود.
- خونریزی پس از یائسگی: هرگونه خونریزی واژینال بعد از سن یائسگی، فوریت پزشکی محسوب میشود.
۲. ترشحات غیرطبیعی
ترشحات واژینال غیرعادی که ممکن است آبکی، غلیظ، صورتی، قهوهای یا بدبو باشند. بوی نامطبوع اغلب به دلیل نکروز (بافت مرده) تومور است.
۳. درد لگن و دیسپارونی
- درد لگن: درد مداوم و مبهم در ناحیه لگن میتواند ناشی از فشار تومور به اعصاب یا بافتهای اطراف باشد.
- درد هنگام نزدیکی: این درد میتواند به دلیل التهاب یا آسیب به دهانه رحم باشد.
۴. علائم مراحل پیشرفته (گسترش به اندامهای مجاور)
در مراحل انتهایی، ممکن است تومور به ارگانهای مجاور سرایت کند:
- مشکلات ادراری: وجود خون در ادرار (هماچوری)، درد هنگام ادرار (دیسوریا)، یا نیاز به تکرر ادرار (نشاندهنده فشار به مثانه).
- مشکلات گوارشی: وجود خون در مدفوع، یبوست یا درد حین اجابت مزاج (نشاندهنده فشار به روده).
- تورم پاها (ادم): اگر تومور به غدد لنفاوی ناحیه لگن یا مسیر خروجی لنف فشار وارد کند، ممکن است مایع در یک یا هر دو پا جمع شده و باعث تورم (لنف ادم) شود. این علامت نشاندهنده پیشرفت قابل توجه بیماری است.
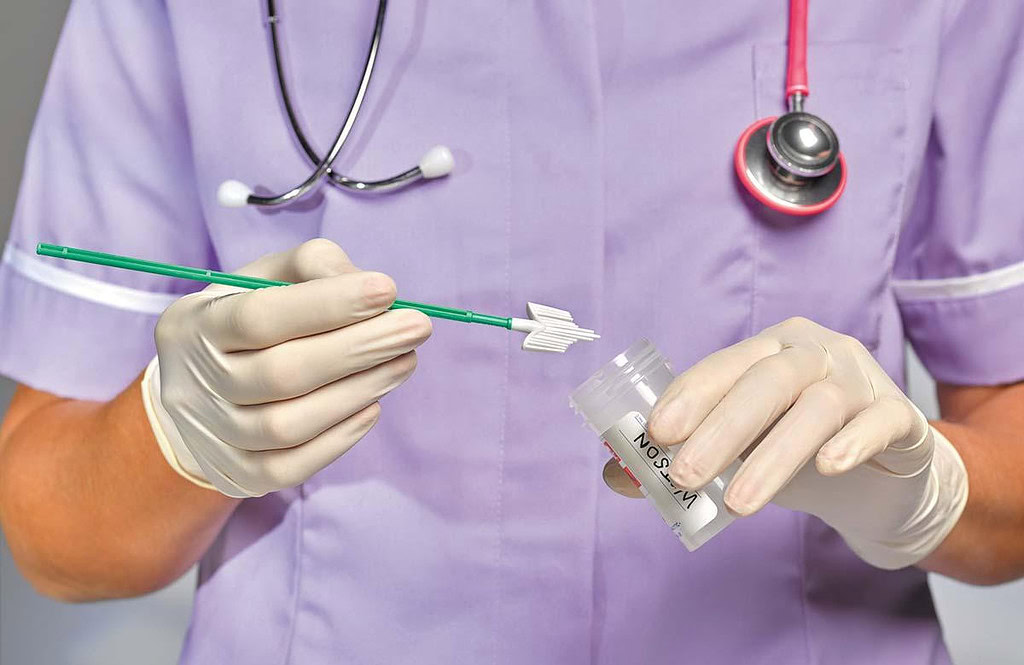
مسیر تشخیص: از پاپ اسمیر تا بیوپسی
وقتی نتیجه غربالگری سرطان دهانه رحم (پاپ اسمیر یا HPV-Test) غیرعادی گزارش میشود، فرآیند تشخیص وارد فاز پیشرفتهتری میشود:
۱. مدیریت نتایج غیرعادی
نتایج غیرعادی بر اساس پروتکلهای بینالمللی ASCCP (جامعه آمریکایی کولپوسکوپی و پاتولوژی دهانه رحم) مدیریت میشوند.
- اگر HPV مثبت باشد و پاپ اسمیر نرمال: پزشک ممکن است توصیه به تکرار تست در ۱۲ ماه آینده کند تا ببیند آیا سیستم ایمنی بدن ویروس را پاک کرده است یا خیر.
- اگر پاپ اسمیر غیرعادی باشد (LGSIL یا HGSIL) یا HPV مثبت و پاپ اسمیر مشکوک: مرحله بعدی کولپوسکوپی است.
۲. کولپوسکوپی و بیوپسی
کولپوسکوپی یک روش سرپایی است که در آن پزشک با استفاده از یک میکروسکوپ بزرگنماییشده (کولپوسکوپ)، دهانه رحم را به دقت مشاهده میکند.
- روش انجام: پزشک محلولهای خاصی (مانند اسید استیک یا لوگول) را روی دهانه رحم میمالد. این محلولها نواحی غیرطبیعی (ضایعات پیشسرطانی) را سفید یا قهوهای میکنند و به پزشک اجازه میدهند که مرز دقیق ضایعه را مشاهده کند.
- بیوپسی: اگر ناحیه مشکوکی مشاهده شود، پزشک یک نمونه کوچک بافتی (بیوپسی) برمیدارد. این نمونه برای تعیین درجه دقیق ضایعه (CIN 1، CIN 2، CIN 3 یا سرطان مهاجم) به پاتولوژی فرستاده میشود. بیوپسی، تشخیص قطعی را فراهم میکند.
۳. مرحله درمان ضایعات پیشسرطانی
اگر بیوپسی ضایعات پیشسرطانی با درجه بالا (CIN 2 یا CIN 3) را تأیید کند، درمان ضروری است:
- LEEP: رایجترین روش درمان است که در آن پزشک با استفاده از یک حلقه سیمی که جریان الکتریکی از آن عبور میکند، ناحیه حاوی سلولهای غیرطبیعی را به صورت مخروطی از دهانه رحم خارج میکند.
- کرایوتراپی: استفاده از سرما برای انجماد و تخریب سلولهای غیرطبیعی.
- کونیزاسیون با چاقوی سرد: یک روش جراحی که تحت بیهوشی انجام میشود و یک نمونه مخروطی از دهانه رحم برداشته میشود.
این درمانها در مرحله پیشسرطانی، عملاً درمان نجاتدهنده هستند و از پیشرفت به سمت سرطان جلوگیری میکنند.
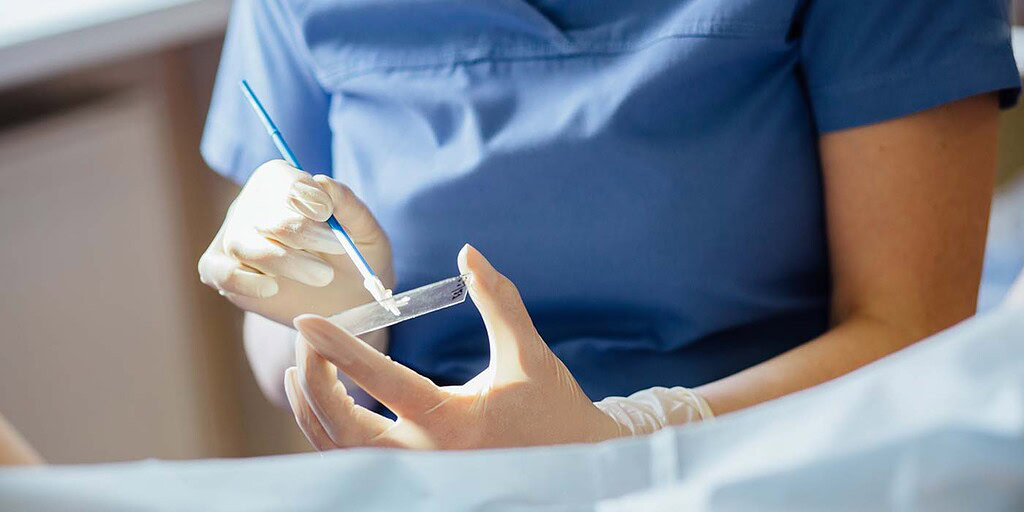
انتخاب بهترین متخصص: غربالگری سرطان دهانه رحم با آرامش خاطر
دقت و کیفیت در فرآیند غربالگری سرطان دهانه رحم به شدت به مهارت پزشک بستگی دارد. انتخاب یک متخصص زنان ماهر و باتجربه برای انجام پاپ اسمیر و تفسیر نتایج، نقشی حیاتی در تشخیص زودهنگام دارد.
- مهارت در نمونهگیری: نمونهگیری نادرست، میتواند به نتایج کاذب منفی منجر شود. پزشک باید مطمئن شود که سلولهای هر دو ناحیه اگزوسرویکس و اندوسرویکس (ناحیه اتصال اسکواموکولومنار یا SCJ که ناحیه اصلی شروع سرطان است) به درستی جمعآوری شدهاند.
- تخصص در کولپوسکوپی: اگر نتیجه غیرعادی باشد، پزشک باید مهارت کافی در انجام کولپوسکوپی دقیق و بیوپسی هدفمند داشته باشد. در بسیاری از کشورها، متخصصانی که به طور منظم کولپوسکوپی انجام میدهند، دارای گواهینامه معتبر در این زمینه هستند.
- رویکرد جامع و مشاوره: یک متخصص خوب، نه تنها تست را انجام میدهد، بلکه در مورد واکسیناسیون HPV، سبک زندگی و مدیریت نتایج غیرعادی، مشاوره کامل و مبتنی بر شواهد ارائه میدهد.
تجربه بیمار اهمیت دارد: میزان راحتی شما با پزشک در طول معاینه، به ویژه در تست پاپاسمیر، بر کیفیت نمونهگیری تأثیر میگذارد. یک پزشک صبور و دارای مهارتهای ارتباطی بالا، این تجربه را برای شما آسانتر خواهد کرد.
جمعبندی و نتیجهگیریها
غربالگری سرطان دهانه رحم، یکی از بزرگترین داستانهای موفقیت در حوزه پزشکی پیشگیرانه است. سرطان دهانه رحم، یک بیماری است که نباید وجود داشته باشد. با درک کامل ارتباط آن با ویروس HPV، و استفاده استراتژیک از دو ابزار قدرتمند پاپ اسمیر و تست HPV، ما نه تنها میتوانیم سرطان را درمان کنیم، بلکه میتوانیم آن را در مراحل پیشسرطانی حذف کنیم.
- پروتکلها را جدی بگیرید: بانوان از ۲۱ تا ۶۵ سالگی، باید کاملاً متعهد به اجرای برنامههای غربالگری منظم (هر ۳ یا ۵ سال) باشند.
- اهمیت کوتستینگ: برای زنان بالای ۳۰ سال، کوتستینگ (پاپ اسمیر و HPV-Test) بالاترین سطح اطمینان را فراهم میکند و بهترین فاصله زمانی غربالگری (۵ سال) را ممکن میسازد.
- فراتر از غربالگری: واکسیناسیون HPV، به ویژه برای جوانان، به عنوان یک لایه حفاظتی اولیه، به تدریج جهان را به سمت حذف کامل این سرطان پیش میبرد.
- مراجعه به متخصص: انتخاب پزشک ماهر و متخصص در این حوزه، دقت تشخیص و آرامش خاطر شما را تضمین میکند.
مراحل انجام تست پاپاسمیر
- پزشک با استفاده از ابزاری کوچک (اسپکولوم) دهانه رحم را باز میکند.
- نمونهای از سلولهای سطح دهانه رحم جمعآوری میشود.
- نمونه به آزمایشگاه ارسال شده و زیر میکروسکوپ بررسی میشود.
- نتایج نشان میدهد آیا سلولها طبیعی هستند یا تغییرات پیشسرطانی وجود دارد.
دستورالعملهای جهانی جدید برای غربالگری
بر اساس آخرین دستورالعملهای انجمن سرطان آمریکا و کالج متخصصان زنان و زایمان (ACOG):
- شروع غربالگری: از سن ۲۵ سالگی.
- سنین ۲۵ تا ۶۵ سال: انجام تست HPV هر ۵ سال به عنوان روش اصلی توصیه میشود. اگر تست HPV در دسترس نباشد، پاپ اسمیر هر ۳ سال یکبار کافی است.
- پس از ۶۵ سالگی: در صورت نرمال بودن نتایج قبلی، غربالگری میتواند متوقف شود.
پاپاسمیر در برابر تست HPV و کوتست
شاخص | پاپاسمیر (سیتولوژی) | تست HPV (hrHPV) | کوتست (پاپ + HPV) |
|---|---|---|---|
حساسیت برای CIN2+ (تقریباً) | ۴۵–۸۰٪ (متغیر) | ۸۸–۹۸٪ (بیشتر) | بالاترین حساسیت (تقریبا HPV + افزایش اندک) |
اختصاصیت | بالا (کمتر مثبت کاذب) | کمتر (بعضاً مثبتهای گذرا) | اختصاصیت متوسط (بستگی به الگوریتم دارد) |
نیاز به تکرار / فاصله | هر ۳ سال (۲۱–۲۹) یا هر ۳–۵ سال بسته به راهنما | هر ۵ سال در برخی توصیهها (۳۰–۶۵) | هر ۵ سال یا هر ۳ سال بسته به ترکیب و توصیهها |
سازگاری با نمونهگیری خودگردان | کم | مناسب (خودنمونهگیری واژینال یا ادرار در مطالعات) | محدود |
به یاد داشته باشید، سلامتی شما یک مسئولیت است، نه یک شانس. با غربالگری منظم، شما نه تنها از خود محافظت میکنید، بلکه به آمار جهانی موفقیت در مبارزه با سرطان دهانه رحم کمک میکنید.
پرسشهای متداول (FAQ) تست پاپ اسمیر
آیا تست پاپ اسمیر دردناک است؟
تست پاپ اسمیر معمولاً یک روش بسیار سریع (چند دقیقه) و اغلب بدون درد است. برخی از بانوان ممکن است کمی فشار یا ناراحتی خفیف در هنگام وارد کردن اسپکولوم یا جمعآوری سلولها احساس کنند، اما این حس بسیار گذرا است. اگر در گذشته تجربه درد داشتهاید، حتماً قبل از تست با پزشک خود صحبت کنید تا از روشهای کاهش درد و آرامشبخش استفاده کند.
تست HPV مثبت به چه معناست؟ آیا بلافاصله به معنای سرطان است؟
خیر، تست HPV مثبت به معنای وجود عفونت با یکی از انواع پرخطر ویروس پاپیلومای انسانی است. این به هیچ وجه به معنای ابتلا به سرطان نیست. در واقع، اکثر عفونتهای HPV خودبهخود توسط سیستم ایمنی بدن برطرف میشوند. تست مثبت فقط نشان میدهد که شما در حال حاضر در معرض خطر بالاتر برای ایجاد تغییرات سلولی هستید. در این شرایط، پزشک پیگیری دقیقتر با کولپوسکوپی یا تکرار تست در دورههای کوتاهتر را توصیه خواهد کرد.
آیا زنان واکسینهشده در برابر HPV نیز باید غربالگری شوند؟
بله، حتماً. در حالی که واکسنهای HPV (مانند گارداسیل ۹) در برابر بیش از ۹۰% از سرطانهای دهانه رحم محافظت میکنند، اما ۱۰۰% کامل نیستند. واکسن ممکن است تمام تیپهای HPV را پوشش ندهد و ممکن است فرد قبل از واکسیناسیون به برخی تیپها آلوده شده باشد. بنابراین، تمام زنان واکسینهشده باید طبق پروتکلهای سنی استاندارد (شروع از ۲۱ سالگی) به برنامه غربالگری سرطان دهانه رحم پایبند باشند.
چه مدت قبل از پاپ اسمیر باید از نزدیکی یا استفاده از داروهای واژینال خودداری کرد؟
برای اطمینان از صحت نمونهگیری، توصیه میشود که از ۲۴ تا ۴۸ ساعت قبل از انجام تست پاپاسمیر:
– از نزدیکی واژینال خودداری کنید.
– از دوش واژینال، تامپون یا داروهای واژینال (به جز موارد ضروری با اطلاع پزشک) استفاده نکنید.
– بهتر است تست در دوران قاعدگی انجام نشود، زیرا خون ممکن است دید سلولها را دشوار کند. – بهترین زمان، در اواسط چرخه قاعدگی است.
اگر پس از ۶۵ سالگی دیگر نیاز به پاپ اسمیر نداشته باشم، آیا باید همچنان به پزشک زنان مراجعه کنم؟
بله، اکیداً توصیه میشود. قطع نیاز به غربالگری سرطان دهانه رحم (در صورت داشتن سوابق نرمال)، به معنای پایان نیاز به مراقبتهای بهداشتی زنان نیست. معاینات سالانه لگن، معاینه سینه، غربالگریهای دیگر مانند ماموگرافی و تست تراکم استخوان، و همچنین بحث در مورد علائم یائسگی و سلامت جنسی/هورمونی، همچنان حیاتی هستند.
فهرست منابع استفاده شده
در نگارش این مقاله، از معتبرترین و بهروزترین منابع بینالمللی در حوزه زنان، انکولوژی و پیشگیری استفاده شده است.
- [World Health Organization] — Cervical cancer fact sheet (Mar 5, 2024)
- [World Health Organization] — Global strategy to accelerate the elimination of cervical cancer (Nov 17, 2020)
- [GLOBOCAN / IARC] — Cervix uteri fact sheet (2022 update)
- [CDC] — Screening for Cervical Cancer (2025 guidance page)
- [ACOG] — Updated Cervical Cancer Screening Guidelines (2021)
- [ASCCP] — ۲۰۱۹ Risk-Based Management Consensus Guidelines
- [Cochrane Library] — Cytology versus HPV testing for cervical cancer screening (2017)
- [The Lancet] — Global estimates & screening performance (meta-analyses 2023–۲۰۲۴)
- [AP News] — U.S. panel & self-testing updates for cervical cancer screening (2024–۲۰۲۵)
- [PMC] — Systematic reviews on HPV testing performance, self-sampling & urine-based testing (2017–۲۰۲۵)







![درمالیدی - دختر یا پسر؟ راهنمای کامل انتخاب جنسیت فرزند [از افسانههای تیکتاک تا واقعیتهای پزشکی] دختر یا پسر؟ راهنمای کامل انتخاب جنسیت فرزند [از افسانههای تیکتاک تا واقعیتهای پزشکی]](https://dermalady.ir/storage/2025/10/Boy-Girl-Twin-Photographer-8604-81b320b6-420x280.webp)